INTRODUCCIÓN
La frecuencia del dolor en la región lumbar baja es alta; cerca del 70 % de la población lo experimenta en alguna etapa de su vida. La hernia de núcleo pulposo (HNP) es una de las causas más frecuentes de este dolor. El manejo conservador usualmente es el manejo inicial para tratarlo; sin embargo, una parte de la población necesita de cirugía1,2. El tratamiento clásico de esta lesión es la discectomía abierta, en la cual se puede o no añadir la artrodesis; sin embargo, la aparición de novedosas técnicas mínimamente invasivas con resultados similares y con menos complicaciones propias del procedimiento ha generado una evolución en el manejo de la patología discal3.
La discectomía endoscópica lumbar percutánea (PELD, por sus siglás en inglés) es la técnica de mínima invasión más empleada para esta patología. Son dos los principales abordajes de esta técnica: el transforaminal (a través del triángulo de Kambin) y el interlaminar2. La discectomía endoscópica interlaminar percutánea (PEILD, por sus siglás en inglés) es un abordaje que se da a través de la ventana interlaminar de los segmentos lumbares más bajos (L4-L5 y L5-S1), ello debido a que en los segmentos más caudales de la columna lumbar existe mayor amplitud de este espacio4,5. A través del tiempo, las generaciones de endoscopía espinal han tenido cada vez más indicaciones: el abordaje endoscópico transforaminal es el resumen de la primera generación; la discectomía endoscópica interlaminar inició el desarrollo de la segunda generación; la endoscopía espinal para descompresión por estenosis de canal, receso o foraminal marcó la tercera generación; actualmente, se viene discutiendo la nomenclatura de cuarta generación a la fusión lumbar intersomática endoscópica 6,7.
En Latinoamérica, Brasil y Colombia reportan pequeñas series de casos de este tipo de abordaje de mínima invasión. En nuestro país, aún no se ha reportado en la literatura el tratamiento de la HNP con el abordaje de la PEILD. El objetivo del presente estudio es hacer una revisión de la PEILD para hernia discal lumbar, así como sus indicaciones y técnica quirúrgica; además, se realiza una breve historia de la discectomía endoscópica espinal en el Hospital Nacional Cayetano Heredia, Hospital Docente de la Universidad Peruana Cayetano Heredia, y la presentación de un caso representativo, previo consentimiento informado del paciente.
BREVE HISTORIA DE LA EVOLUCIÓN DE LA ENDOSCOPÍA ESPINAL
A partir del concepto desarrollado por el neurocirujano japonés Hijikata (nucleotomía percutánea), así como por los aportes de Parviz Kambin y su triángulo o «corredor de seguridad», la discectomía percutánea transforaminal (más adelante llamada endoscópica) ganó visibilidad en la comunidad internacional en la década de los 80. A finales de la década de los 90, se dio por primera vez la cirugía endoscópica transforaminal bajo irrigación continua desarrollada por Anthony Yeung. Esta técnica mejoraba la visibilidad anatómica endoscópica y reducía las tasas de sangrado e infecciones intra y postoperatorios; posteriormente, en la década del 2000, el neurocirujano alemán Sebastian Rutten introdujo el abordaje interlaminar endoscópico para patología espinal lumbar, ampliando de esta manera la indicación de la técnica endoscópica para la patología espinal6,7. En el Perú, el desarrollo de la neuroendoscopía espinal inició con el neurocirujano Wesley Alaba, quien realizó la primera cirugía endoscópica espinal para el tratamiento de un quiste sinovial lumbar en el año 2011 en el Hospital Nacional Cayetano Heredia; y al año siguiente realizó la primera cirugía endoscópica para el tratamiento de las hernias de disco lumbares mediante el abordaje transforaminal y posteriormente la vía interlaminar (figura 1).
PRESENTACIÓN DEL CASO
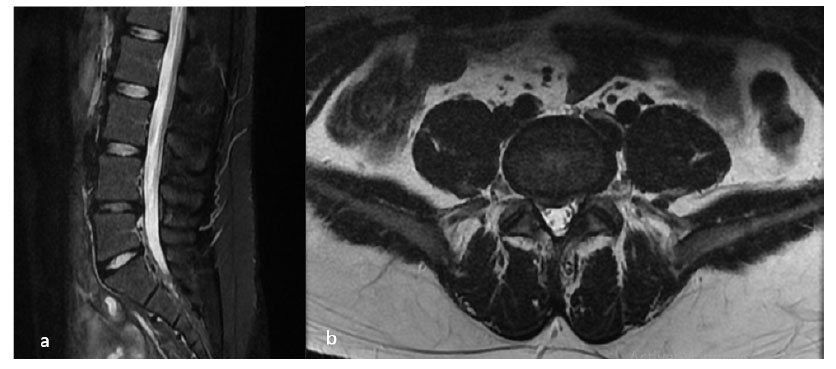
Paciente varón de 21 años de edad sin antecedentes, con tiempo de enfermedad de 1 año. Acudió presentando dolor lumbociático irradiado hacia el miembro inferior del lado derecho. Ante el examen físico, presentó un VAS 7/10, Oswestry moderado, hipoestesia en dermatoma L5 derecho, Lassegue derecho 35º, Bragard bilateral con predominio derecho, monoparesia de primer dedo de pie derecho (4+/5), reflejos osteotendinosos conservados. En la imagen por resonancia magnética se evidenció HNP posterolateral derecha con compresión radicular y estenosis moderada de receso (figura 2). Posterior al fallo de manejo conservador mediante terapia física y farmacológica, se decidió realizar cirugía de mínima invasión mediante abordaje endoscópico interlaminar de tercera generación. En el postoperatorio inmediato, el paciente presentó mejora de sus síntomas (VAS 2/10), por lo que fue dado de alta a las 8 horas de su procedimiento. Durante el seguimiento de seis meses no volvió a presentar dolor del dermatoma afectado.
DESCRIPCIÓN DE LA TÉCNICA
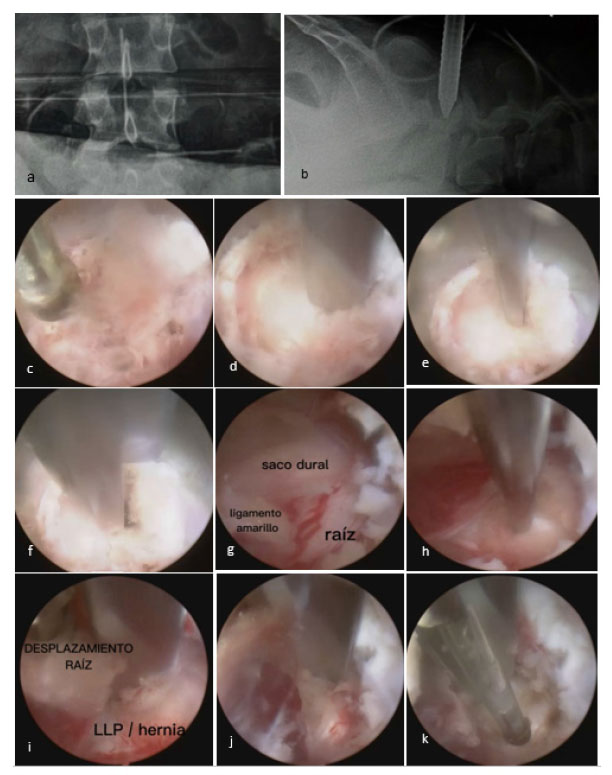
Posterior a la colocación del paciente en posición supina bajo anestesia general y colocación de los campos estériles, se localiza bajo fluoroscopia en vista frontal y lateral el espacio interlaminar L4-L5, y se realiza una incisión de 10 mm con bisturí n.° 21 de 0,5 a 1 cm de la línea media. Se coloca el dilatador tubular en dirección a la ventana interlaminar a trabajar5. La disección de los planos musculares hasta este punto es manual sin visualización; se ubica la punta del dilatador a nivel de la faceta articular por encima del músculo multifidus. Se coloca el canal de trabajo a este nivel y se inserta el endoscopio rígido de 30°, con irrigación continua. De aquí en adelante el trabajo es bajo visualización endoscópica. Se inicia la disección muscular con disector endoscópico, coagulación y corte con tijera endoscópica, disecando el multifidus hasta palpar los bordes de la lámina superior e inferior. Se ubica el ligamento amarillo. Se realiza la resección, comenzando en el borde inferior de la lámina superior de la ventana interlaminar y se retira con pinza Kerrinson de la misma manera en el borde superior de la lámina inferior para posteriormente iniciar la apertura ósea laminar, foraminotomía con Kerrison endoscópica n.° 3. Se aprecia el espacio epidural, grasa epidural con las estructuras neurales en este momento (saco dural y raíz). En este punto, dependerá del abordaje del cirujano para ingresar por el hombro o por la axila de la raíz nerviosa, dependiendo de la arquitectura de la HNP. El abordaje fue realizado por el hombro. Con un disector se ingresa desde el borde interno de la faceta articular y se desplaza el saco y la raíz hacia medial para proteger de posibles injurias; asimismo, se palpa el ligamento longitudinal posterior, apreciándose el abombamiento discal.
Mediante radiofrecuencia se coagula el punto de abombamiento discal, aperturándose con disector y se inicia la discectomía con pinza de biopsia endoscópica. Se puede realizar giros de 180° con el disector protector a nivel del disco para ampliar la ventana de disección. No se debe manipular con mucha fuerza la separación de las estructuras con el disector por el riesgo de daño neural y fístula de líquido cefalorraquídeo (LCR) descrita para esta técnica. Una vez finalizada la resección herniaria, se procede a coagular con radiofrecuencia la zona de discectomía. Se ha descrito que esta técnica podría evitar la recidiva del disco herniado (figura 3).
DISCUSIÓN
La discectomía abierta históricamente ha sido el tratamiento quirúrgico de elección para la discopatía lumbar1,6,7. Con el paso de los años, en la década del 70, se abrió paso a la técnica bajo microscopía denominada microdiscectomía8-10. Se han llevado a cabo diversas revisiones sistemáticas sobre la técnica endoscópica mínima invasiva versus la cirugía microquirúrgica convencional. Ruan et al. 11 en su revisión sistemática, evaluaron los resultados clínicos de la discectomía microquirúrgica versus la endoscópica para el manejo de las hernias lumbares, y no hallaron diferencia significativa en cuanto al resultado funcional, el porcentaje de reoperación y de complicación; sin embargo, encontraron que la discectomía endoscópica podía lograr tiempo operatorios y de estancia hospitalarias más cortos (p = 0,04). Asimismo, en su estudio, Cong et al. 12 revisaron sistemáticamente nueve ensayos clínicos controlados aleatorizados para evaluar la efectividad y la seguridad de la discectomía endoscópica versus la cirugía abierta, sin hallar significancia estadística entre ambos grupos en cuanto al resultado funcional y las tasas de complicación; sin embargo, en el grupo endoscópico encontraron un mayor estado de satisfacción del paciente en cada procedimiento (p = 0,03), menor volumen de pérdida sanguínea intraoperatoria (p = 0,0001), y una significativa menor estancia hospitalaria (p = 0,003). En su metaanálisis, Li et al. 9 evaluaron 1301 casos de cuatro ensayos clínicos randomizados y tres estudios retrospectivos; estudiaron las ventajas y desventajas de la discectomía endoscópica versus la discectomía abierta, evidenciando que el tiempo operatorio, la cantidad de sangrado, la escala de dolor postquirúrgico y la estancia hospitalaria fueron significativamente menor en el grupo endoscópico.
El avance de la cirugía endoscópica a través de sus generaciones ha permitido ampliar el rango de abordaje de la patología discal lumbar. Anatómicamente, al descender la región lumbar, el espacio foraminal se va estenosando; y, con relación a la ventana interlaminar, en ubicaciones más basales la ventana aumenta. La inaccesibilidad del abordaje transforaminal lumbar endoscópico a nivel de L5-S1 se da por el nivel de la altura de la cresta ilíaca que se ubica por detrás del pedículo de L53,13,14). El abordaje endoscópico transforaminal es adecuado para los espacios L3-L4 o los niveles lumbares altos; el abordaje endoscópico interlaminar es preferido para niveles lumbares bajos, L4-L5, L5-S115,17).
Una de las principales complicaciones de la endoscopía espinal interlaminar es la laceración dural. Ahn et al. (18) en su estudio indican que la mayor lesión dural ocurre durante la remoción del disco afectado, por lo que la tracción excesiva debería evitarse para no dañar la raíz nerviosa y el saco dural. Algunos autores mencionan la sutura endoscópica dural como método de reparación de la fístula por daño del saco17,18. Asimismo, Zhou et al. 4), en su estudio realizado a 426 pacientes sometidos a cirugía espinal endoscópica (transforaminal e interlaminar) por HNP, hallaron complicaciones en relación con la remoción incompleta (1,4 %), recurrencia (2,8 %), lesión de raíz nerviosa (1,2 %), desgarro dural (0,9 %), e hiperalgesia postoperatoria por daño radicular (2,3 %). Para el manejo de la disestesia postquirúrgica, Cho et al. 19 recomiendan la técnica de retracción flotante para su prevención; estos autores señalan en su estudio que ninguno de los 154 pacientes presentó disestesia postquirúrgica.
CONCLUSIÓN
La discectomía endoscópica interlaminar de tercera generación es una adecuada vía de acceso para el tratamiento de la hernia lumbar baja. Tiempos intraoperatorios y de estancia hospitalaria cortos asociados a menor tasa de dolor postquirúrgico y menor sangrado intraoperatorio hacen que la mínima invasión gane terreno en la patología discal espinal. En nuestro medio, la técnica endoscópica para patología espinal va en aumento con experiencias iniciales con adecuados resultados.